
腰痛・脊椎
変形性脊椎症(頚椎症、腰椎症)
人間の背骨は寝ているとき以外は常に身体を支えています。頚椎は頭部と上半身を、腰椎は上半身と下半身をつなぐ大切な場所に位置しています。成長期を過ぎ、成人としての身体が形成された後は、時間の経過により少しずつではありますがその負担により変形が始まっていきます。その程度は骨の状態、背骨に加わる負担の程度、生活様式、仕事内容、姿勢、年齢などによって、さまざまであると言えます。
通常、椎体間の動きによって椎体の縁に骨棘と呼ばれる骨組織の新生が始まります。椎体の前方に生じた場合には大きな問題となる事は少ないのですが、椎体の後方に生じた場合にはある程度を超えると脊髄、神経を直接圧迫する事になります。何処がどの程度圧迫されるかによってどのような症状が出現するかが決定されますが、頚椎に生じた場合には頚部痛、肩痛、上肢のしびれ感、疼痛、上肢・手の筋力低下、握力低下などが出現します。
腰椎に生じた場合には、下肢のしびれ感、疼痛が主な症状となりますが、頚椎と比較すると腰椎は神経の通るスペース(脊柱管、椎間孔など)が広いので、神経が圧迫される頻度は少ない傾向にあります。人間が高齢になればなるほど、この状態は出現し易くなり、ある意味高齢者には必発であるとも言えます。症状が軽度であるうちは投薬、安静(外固定を含め)などにて症状の改善を認める場合がありますが、症状の改善が認められない場合、症状が悪化していく場合、激しい疼痛にて日常生活、社会生活に支障を来す場合などには外科治療が必要となります。
椎間板ヘルニア(頚椎、腰椎)
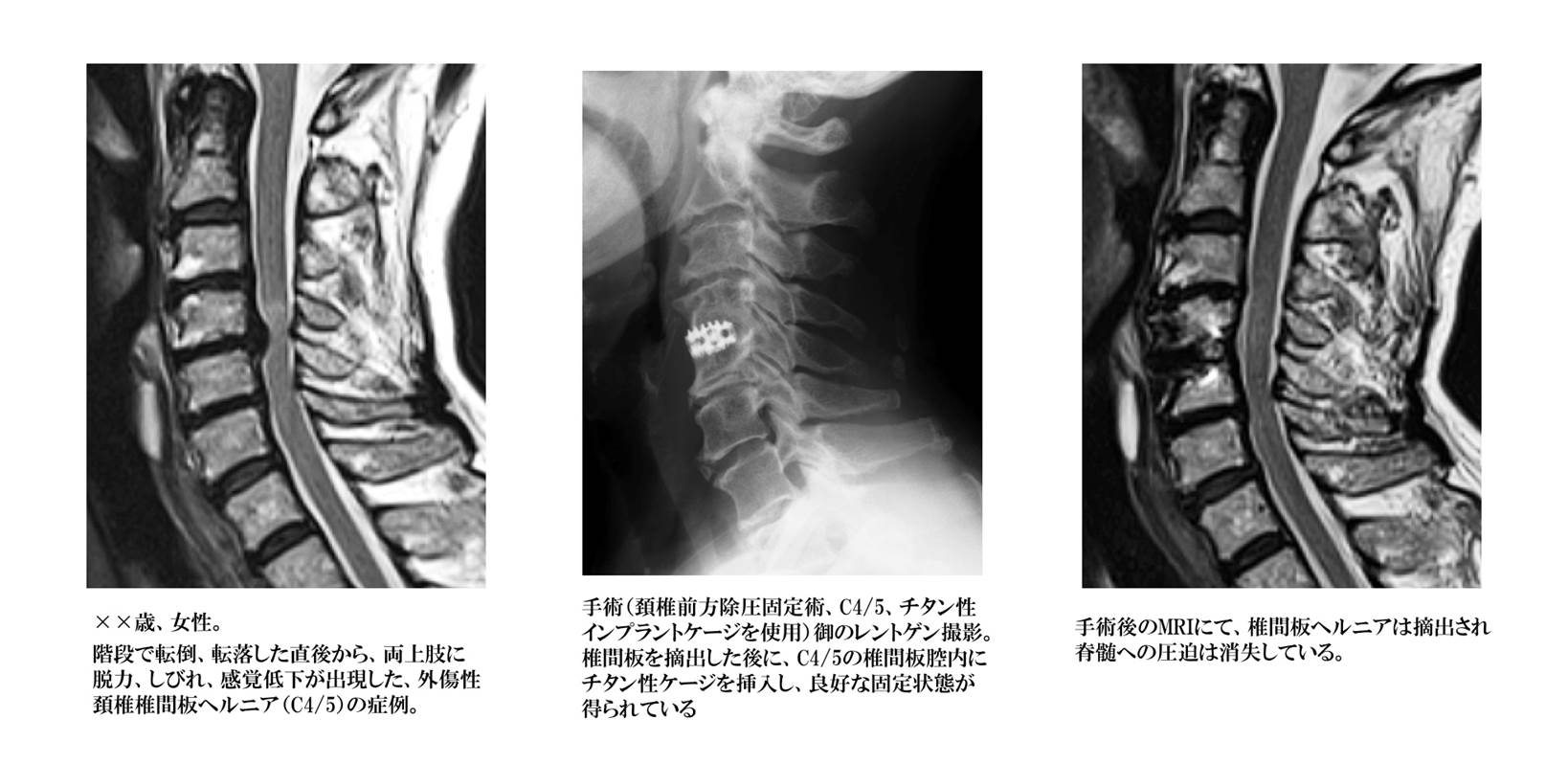
背骨の前部に存在する椎体の間に存在し、衝撃を吸収する役割を担っている軟骨組織が椎間板です。突然の外力や長期間の腰部に蓄積された負担により、椎間板の周囲を構成している線維輪と呼ばれる組織に裂隙が生じ、内部の髄核と呼ばれる組織が後方に突出、脱出する事で疼痛が出現します。
突出した髄核が神経組織を圧迫すると、腰部、下肢への疼痛、しびれ感などの症状が出現します。症状が軽度である場合には、投薬、安静(外固定を含め)、牽引などによる治療が行われますが、四肢・手足の麻痺、排尿・排便の障害、耐えられない疼痛、しびれ感などを認めた場合には、可及的早期の外科治療が必要となります。
脊柱管狭窄症
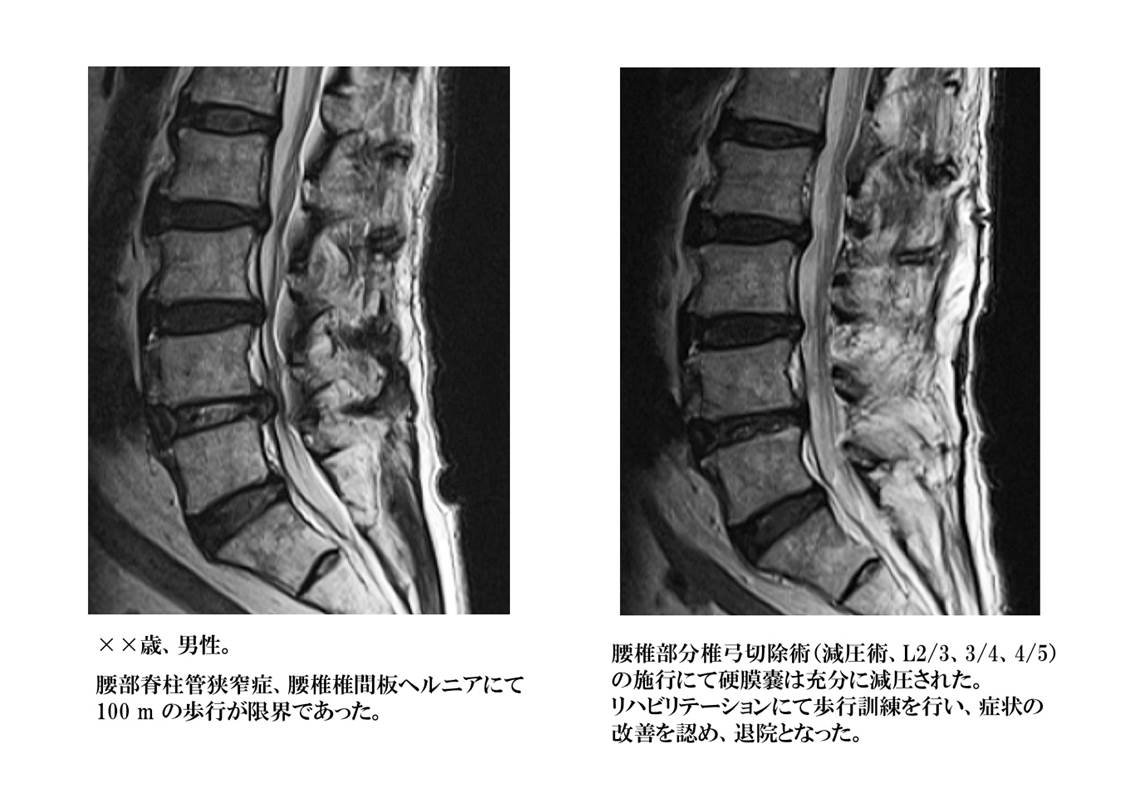
背骨の内部にある脊髄が通る部分を脊柱管と呼びます。長期間に及ぶ頚部、腰部への負担により椎体などの骨が変形したり、後方の椎弓と呼ばれる骨の間に存在している靱帯(黄色靱帯)が厚くなったりする(肥厚)ことにより、脊柱管が狭くなり、脊髄が圧迫されている状態です。脊髄周囲の隙間(くも膜下腔と言います)が狭くなり、脊髄が背骨の内部で窮屈な状態が続くと血液の通いも悪くなり、脊髄自体の働きが低下してくる可能性があります。
人間として生活している以上は、背骨に負担が加わる事は避けられず、最近の平均寿命の長期化に伴い狭窄症と診断される機会は確実に増えてきています。また、脊髄は脳と同様、一旦損傷してしまうと元には戻らない臓器ですので、治療を行っても症状が改善しない事もあります。
腰椎に発生した場合には、下肢のしびれ感、感覚低下、歩行困難などの症状を良く見かけます。それまでは問題なく歩けていた距離が歩けなくなったり(横断歩道が渡りきれなくなったり)、長距離の歩行中に腰部や下肢が痛くなり休憩が必要になるなどの症状は典型的な腰部脊柱管狭窄症の症状です。
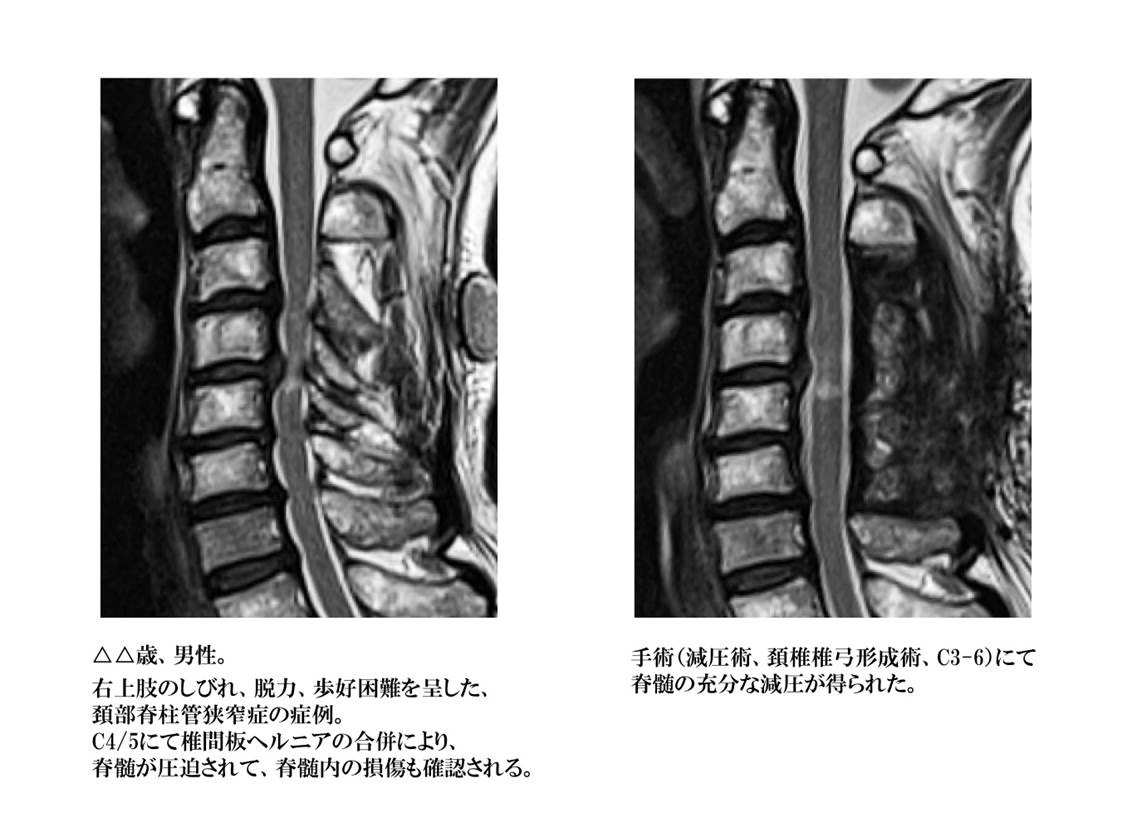
頚椎に発生した場合には上肢、手のしびれ感、感覚低下、疼痛、筋力低下、握力低下などの症状が一般的ですが、病状が進行していくと歩きづらくなったり、歩行中に膝の力が抜けて転びそうになると言った歩行困難なども出現してきます。症状か軽度であるうちは投薬、安静(外固定を含め)などにて症状の改善を認める場合がありますが、症状の悪化を認めたり、症状の出現から長期間が経過した場合には外科治療が必要になる場合があります。
また、狭窄症の程度が重く、脊髄が強く圧迫されている場合には、頭をぶつけたりの軽微な外力や転倒などの衝撃を受けた直後から手足がしびれて感覚がなくなり、物が持てなくなったり立ち上がれなくなったりする脊髄損傷としての症状が出現する場合があります。脊髄損傷による症状は、なかなか改善しづらいので後遺症として症状が残存する場合も多いので、その前に発見して治療を受けておかなければ行けない場合もあるので油断は禁物です。
靱帯骨化症(前縦靱帯、後縦靱帯、黄色靱帯)
背骨には多くの靱帯組織が付着して、“柱”としての脊柱の構造を形成しています。何らかの原因により靱帯が厚くなり(肥厚)、骨のように固くなる(骨化)する事で周囲の組織を圧迫して症状が出現する事があります。原因は単一ではなく、遺伝的要因、性ホルモンの異常、カルシウムやビタミンDの代謝異常、糖尿病、肥満、加齢、全身的な骨化症などの種々の要因が指摘されていますが、未だに特定はされていません。
前縦靱帯は椎体の前方に存在しており、前縦靱帯骨化症が頚椎に生じた場合には前方にある食道を圧迫して、物の飲み込みが悪くなることがあります。後縦靱帯は脊柱管の内部で椎体の後部に存在し、後縦靱帯が骨化(OPLL)するとその部位での脊髄を圧迫して脊髄の症状(手足のしびれ感、筋力低下、歩行障害など)が出現します。黄色靱帯は脊柱内の内部で後方の椎弓の間に存在し、黄色靱帯が骨化すると、その部位での脊髄を圧迫して脊髄の症状(手足のしびれ感、筋力低下、歩行障害など)が出現します。
前縦靱帯骨化症は頚椎に、後縦靱帯・黄色靱帯骨化症は頚椎、胸椎に発生する事が多い傾向にあります。腰椎では黄色靱帯の肥厚を認める事が多く、腰部脊柱管狭窄症の主要な原因となります。
腰椎すべり症(変性すべり症、分離すべり症)
腰椎が前後にずれて不安定になる事によって、腰痛、下肢痛、下肢のしびれ、歩行困難などを生じます。椎間板が変性し、加齢、腰椎の変性などにより靱帯、筋肉による背骨の支持性の低下が加味して生じるすべり症を変性すべり症といい、閉経後の女性に多い傾向を認めます。一方、腰椎の椎弓の一部に亀裂(腰椎分離症)を認め、同部での背骨の連続性が断たれている事が原因であるすべり症を分離すべり症といいます。
先天的に分離症を認める場合と、後天的に分離症を認める場合があります。後天的な分離症の多くでは学童期に激しい運動などで腰椎の椎弓の一部(関節突起間部)に亀裂骨折(疲労骨折)が生じ、運動の制限などにてきちんと治療しなかった事が原因となります。骨折部に亀裂が残存し、慢性化する事で骨折部が治癒しないまま成人になり、腰部の負担が増加する事で椎間板や靱帯の変性がすべり症の発症の契機となります。
すべり症も長期間が経過して椎間板が完全にすり減ってしまい、同部の不安定性が無くなってしまうと腰痛は軽くなってしまう事があります。しかし、腰椎がずれる事によって神経が圧迫されている場合には、不安定性が消失しても神経の圧迫状況には変化は無く下肢のしびれ感などの症状も改善しません。すべり症による腰椎の不安定性により、不自然な腰部の姿勢、特に前屈位(洗顔、洗髪、掃除機をかけるなどの前屈みの姿勢)にて腰痛が悪化する場合には腰椎すべり症が発生している可能性があります。
軽度の腰痛程度であれば腰部の外固定(腰痛ベルトやコルセットなどによる)にて症状の改善が見込めますが、すべり症の程度が強い場合や下肢の症状が強い場合には外科治療が必要となります。すべり症の程度が軽い場合には神経の圧迫を取るだけの手術(減圧術)で済む事もありますが、病状が進行している場合には減圧術に加えて不安定な腰椎間を固定する手術(固定術)の併用が必要になる場合があります。

脊髄空洞症
何らかの原因により、脊髄の内部に隙間が生じて脊髄周囲の脳脊髄液が内部に貯留して脊髄自体が膨れ上がってしまう病態です。原因としては、脊髄腫瘍、外傷による脊髄損傷のほか、頭蓋頚椎移行部(頭と首の境界部)の発生異常(アーノルド・キアリ奇形)などが挙げられますが、原因がはっきりしない場合も(先天的な場合を含め)あります。
脊髄内部に脳脊髄液が貯留する事により脊髄神経組織が破壊され、上肢のしびれ感、疼痛、感覚障害、筋力低下などの症状が出現し、進行すると下肢の症状(感覚低下、筋力低下、歩行困難など)も出現する可能性があります。症状が進行してしまうと治療を行っても症状が改善しない場合が多いので、初期のうちに発見して治療する必要があります。
症状が軽度の場合には投薬にて経過を観察する場合もありますが、基本的に症状が出現した時点で根治的な治療(外科治療)が必要と考えます。原因がはっきりしている場合は原因に対する治療(脊髄腫瘍であれば腫瘍の摘出術、アーノルド・キアリ奇形が原因であれば、頭蓋頚椎移行部の減圧術)が行われます。脊髄損傷による場合や原因が不明で脊髄内の空洞が増大していく場合などにはチューブを空洞内に挿入して、空洞内と空洞外(くも膜下腔)の交通をつける手術(空洞—くも膜下腔シャント術)が行われます。
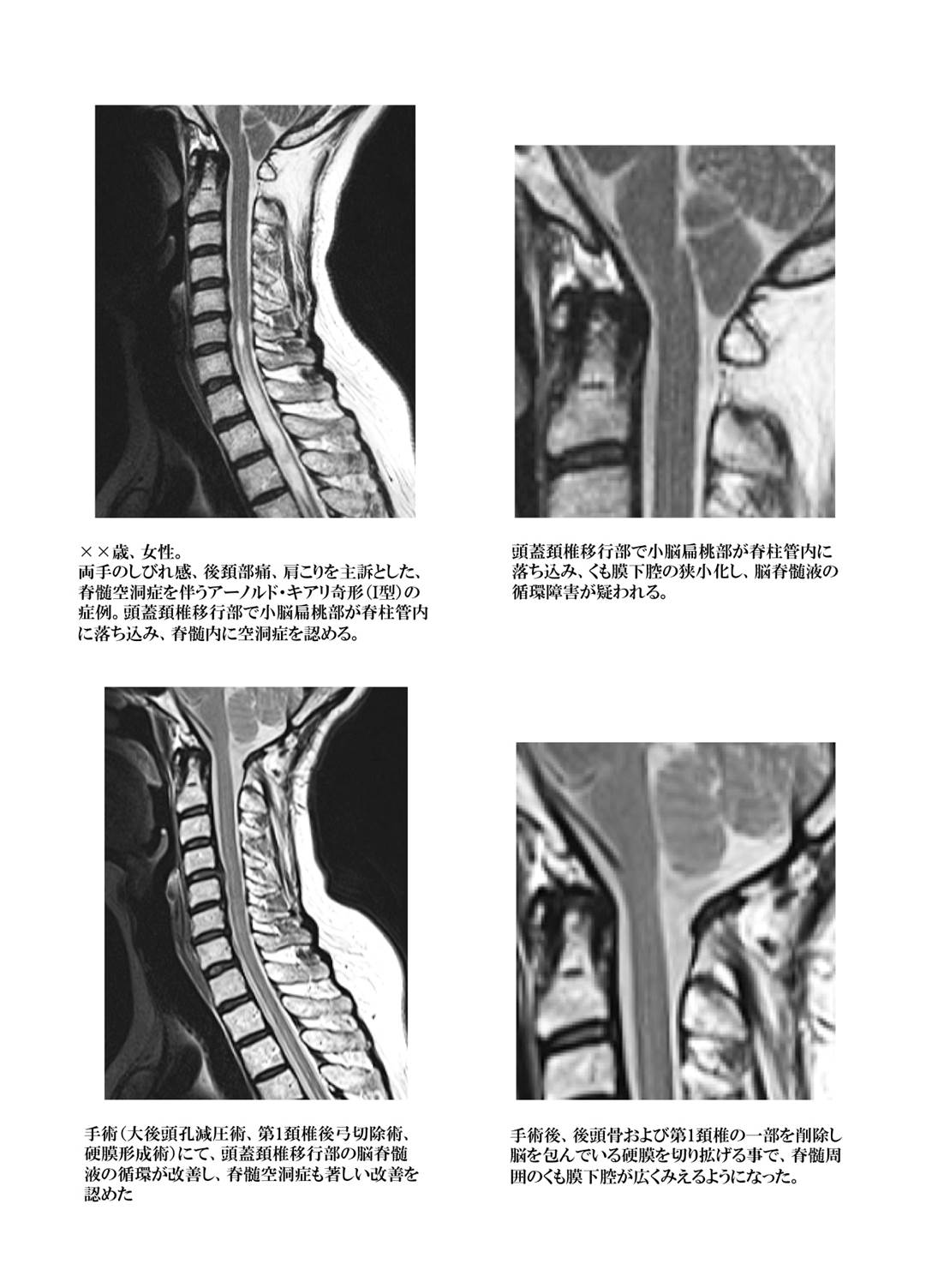
アーノルド・キアリ奇形(I型)
上記、脊髄空洞症の部分に記載があるように、頭蓋骨と頚椎の移行部分の発生異常が原因となり、脊髄空洞症を発症する事があります。頭蓋と脳・脊髄の成長のバランスが取れていない場合に、小脳、脳幹の一部が頚椎の内部に落ち込み、脊髄上端部の周囲に存在する脳脊髄液の貯留部(くも膜下腔)が狭小化して脊髄周囲が窮屈になり、脳脊髄液の循環障害を来たします。
循環できなくなった脳脊髄液が脊髄表面から少しずつ脊髄内に侵入していき、最終的に脊髄の内部に貯留していくと脊髄空洞症と呼ばれ、脳内の脳室というところの脳脊髄液の貯留量が増加すると水頭症と呼ばれる病態が合併します。この病態を4つの病型に分類して1891年に報告したオーストリアの病理学者である Hans Chiariの名前からキアリ奇形の病名がつけられました。I型からIV型まで分類されていますが、I型とII型がその大部分を占めます。治療法は外科治療以外には無く、施設によってさまざまな手術法が選択されています。
当院では後頭部のみの小さな切開で後頭骨および上位頚椎の削除に加えて脊髄を包んでいる硬膜を切開して人工硬膜を縫い合わせて拡大し、脊髄周囲の窮屈さを解決する術式(大後頭孔減圧術、硬膜形成術)を行い、良好な治療成績を得ています。
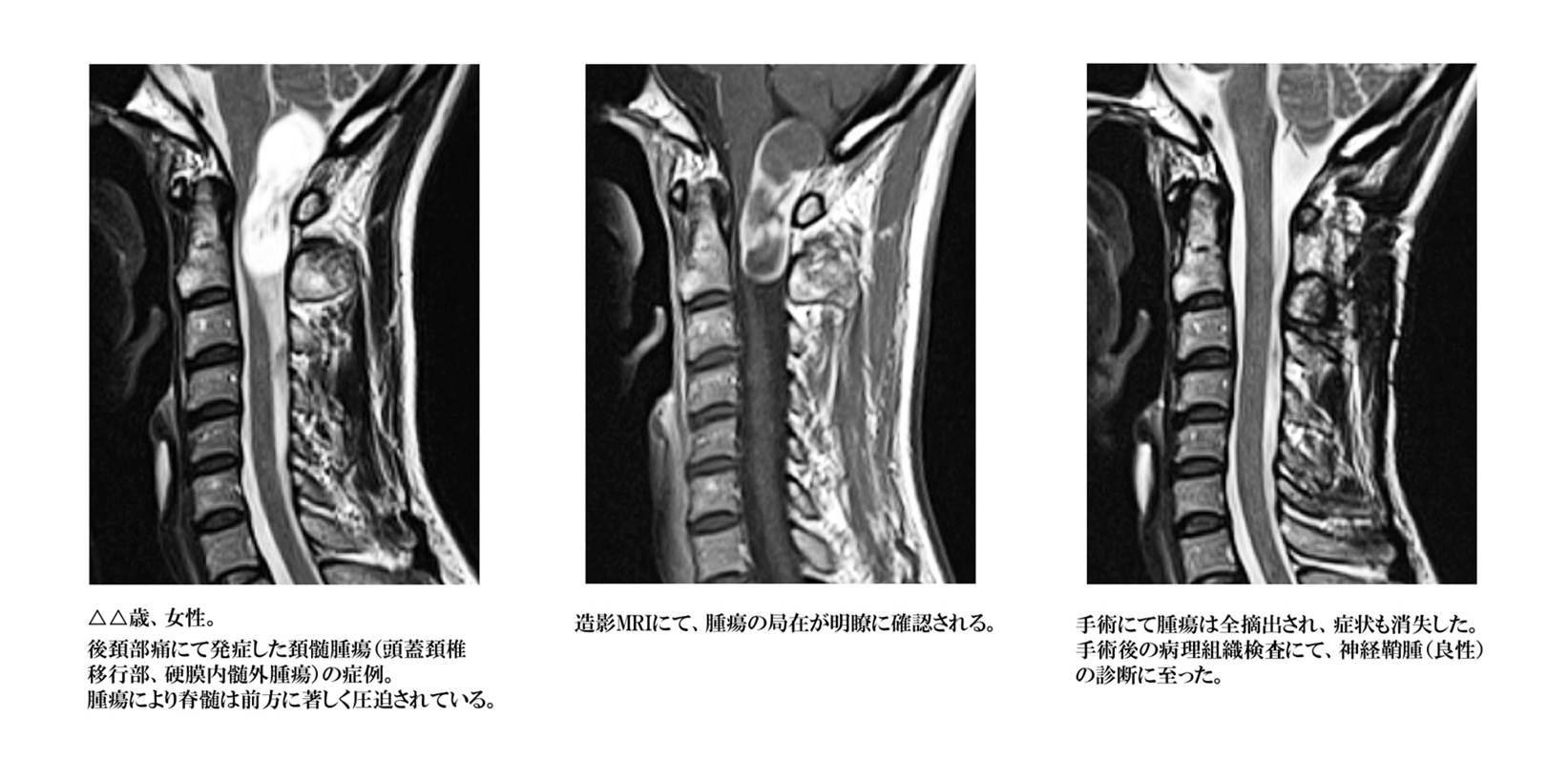
脊髄腫瘍
脊髄・神経・血管に由来する腫瘍性病変の総称であり、発生母地、存在部位、悪性度などにより種々の種類が存在します。脊髄の内部に存在する脊髄髄内腫瘍、脊髄を包んでいる硬膜の内側で脊髄の外側に存在する硬膜内髄外腫瘍、硬膜の外側に存在する硬膜外腫瘍などに分類されます。
脊髄髄内腫瘍
脊髄の内部に発生、存在する腫瘍発生した細胞の種類によって分類されます。上位腫、星細胞腫、血管芽腫などが比較的多く認められます。
硬膜内髄外腫瘍
脊髄神経の神経線維の再外側に存在する膜様組織である神経鞘から発生する神経鞘腫、脊髄を包んでいる硬膜から発生する髄膜腫の2種類で大部分が占められます。
硬膜外腫瘍
脊髄を包んでいる硬膜の外側にある血管、骨組織から発生する腫瘍で、身体の他部位に存在する悪性腫瘍からの転移(転移性腫瘍)が代表的です。
いずれの腫瘍も、良性で全摘出ができれば治癒が得られますが、腫瘍の存在部位などによって全摘出できない場合、悪性腫瘍の場合などでは治癒を得る事が困難となります。腫瘍の種類、残存腫瘍の程度、症状の程度などによって追加の治療が必要になります。
末梢神経絞扼性疾患
手、上肢の末梢神経が周囲の靱帯、筋肉などの組織によって圧迫され、しびれ、疼痛、脱力などを生じるもので、代表的なものに手根管症候群(正中神経)、肘部管症候群(尺骨神経)があります。
手根管症候群
手のひら(掌)と手首の境界部、正中部を走る正中神経が手根管と呼ばれるトンネルの内部で圧迫を受けるもので、おや指からくすり指の内側部までのしびれ感、疼痛が主な症状です。特に夜間、早朝に症状が強くなり、痛みで目が覚めることもあります。ひどくなると握力の低下、おや指の付け根の筋肉(母指球筋)の萎縮を認めます。
筋萎縮による筋力の低下は一旦出現すると回復が困難な場合が多く、そうなる前に治療を受けた方が回復が期待できます。手、指、手首の酷使による靱帯の肥厚が症状の原因に大きく関与しており、中年以降の女性に多く発症します。
正中神経に電気的な刺激を加え、刺激の伝わり具合を調べる検査(末梢神経伝導試験)により診断されます。軽症であるうちは投薬、正中神経への局所注射、手指の安静、装具の使用などによって症状の改善が期待できる場合もありますが、症状が改善しない場合には外科治療(局所麻酔下での小切開による手根管開放術)によって治療します。手術のタイミングを逸すると、なかなか症状が改善しません。
肘部管症候群
肘の内側を走る尺骨神経が肘関節部のトンネル(肘部管)内で圧迫、絞扼されて、くすり指から小指、手のひらの小指側、前腕の指側を中心にしびれ感、疼痛な出現します。
症状が軽症のうちは投薬、患部の安静などにて経過を観察する事が多く、症状が持続して手のひらの小指側の筋肉(小指球筋)、前腕の筋肉などの筋力低下、筋萎縮などが出現するようであれば、外科治療による肘部管の開放術が必要となります。尺骨神経が圧迫される可能性がある部分は複数あり、何処の部分ので圧迫(絞扼)が原因であるのかを判断するのは簡単ではなく、広い範囲にわたる減圧が必要になる場合が多いです。
また、神経の減圧だけはなく肘関節の骨の削除や神経の走行部分の変更が必要になる場合もあります。
手術法
脊椎の手術方法には大きく分けて3種類存在します。脊髄・神経の圧迫を減じる減圧術、病変を取り除く摘出術、脊椎の骨通しを固定する固定術です。手術の方法は施設、担当医によって異なります。手術方法、危険性、入院期間などを含めて、執刀して頂く先生の説明を充分に御聞きになり、御納得なられた後に外科治療を受けて頂く必要があります。
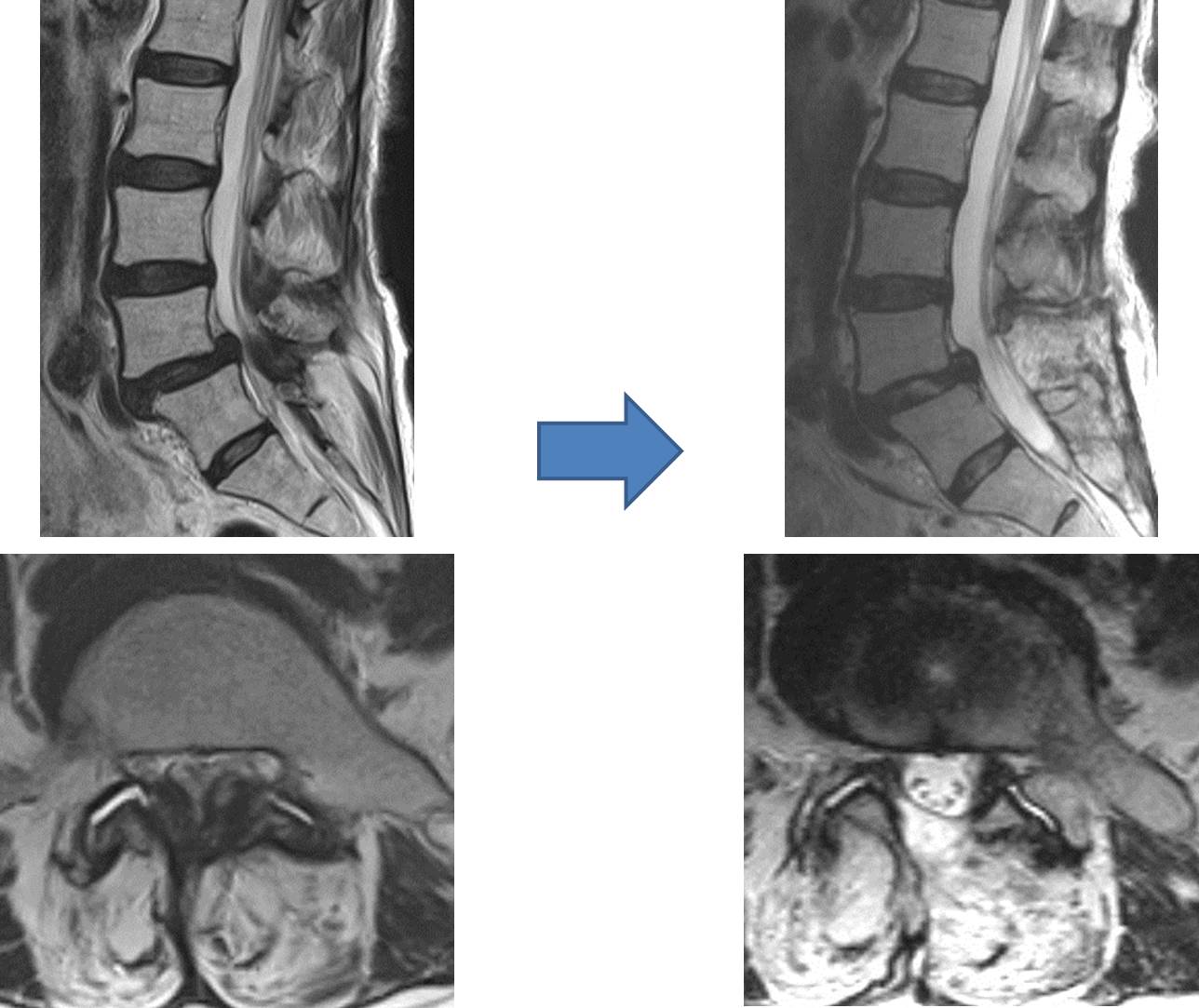
減圧術
脊髄、神経は周囲を骨組織、靱帯、椎間板などにて囲まれているので、圧迫の原因となるのも周囲にある組織です。圧迫の場所、方向、程度などにて、手術の方法が決定されます。通常は前方及び後方から皮膚を切開して、脊椎周囲の筋肉の隙間を分け入り、必要最小限の骨組織を削除した後に、脊髄・神経を包んでいる硬膜を圧迫している原因病変を削除、摘出します。
椎間板ヘルニア、変形性頚椎症、脊柱管狭窄症、靱帯骨化症、アーノルド・キアリ奇形(I型)、末梢神経絞扼性疾患など、適応となる疾患は非常に多く、脊椎・脊髄疾患に対する外科治療の中で最も良く行われる手術法です。近年は如何に小さな皮膚の切開で治療を行うか、如何に脊椎周囲の筋肉の剥離を最小限に止めるか、如何に骨の削除範囲を少なくするかを考え、低侵襲での外科治療法が発達してきています。
最近は内視鏡を使用して手術を行う施設が増えてきていますが、当院では内視鏡での手術も可能ですが、同様の小さな皮膚切開を用いて対象物を立体視できる顕微鏡手術を採用しています。
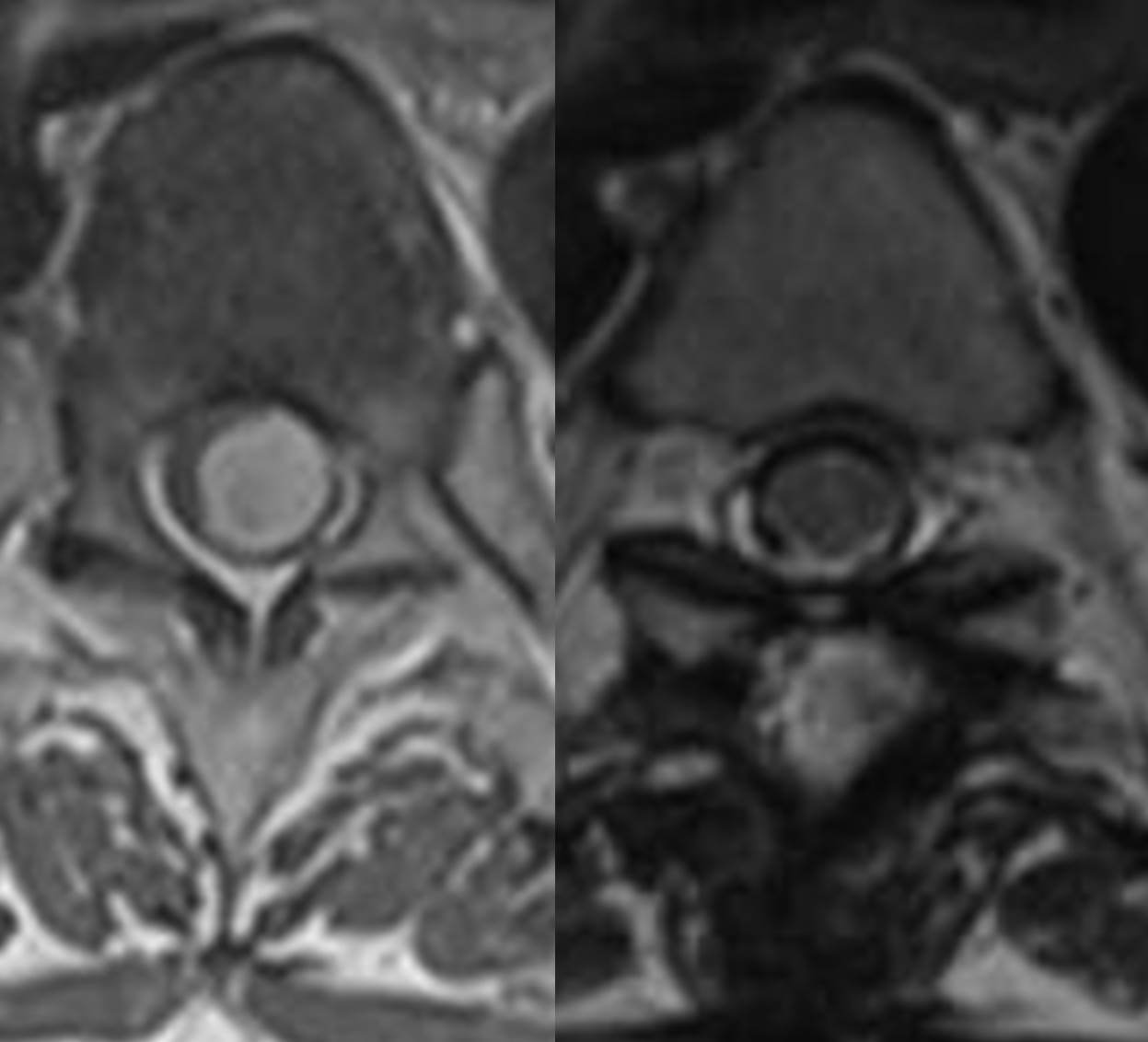
摘出術
病変そのものを取り除く手術方法です。背骨は身体の深いところに位置していますので、病変を摘出するにも前述した減圧術に準じた手術操作を併用する必要があります。脊髄腫瘍など脊髄、神経自体にできた病変を取り除く場合と、大きく脊柱管内に脱出した椎間板ヘルニアや脊椎腫瘍、腫瘤などの骨、靱帯などにできた病変を取り除く場合があり、手術の危険性、手術による後遺障害などに大きく影響します。
病変が大きく、全て摘出してしまうと脊椎としての身体を支えるという機能に影響が出る可能性がある場合には、摘出した脊椎部分の再建術が必要になる場合もあります。以前は患者さまの自身の骨組織を骨盤などから採取して骨を移植する方法が一般的でしたが、近年は外科治療材料の発達により種々の人工材料(ハイドロキシアパタイト、セラミック、チタンなど)で代用できるようになりました。
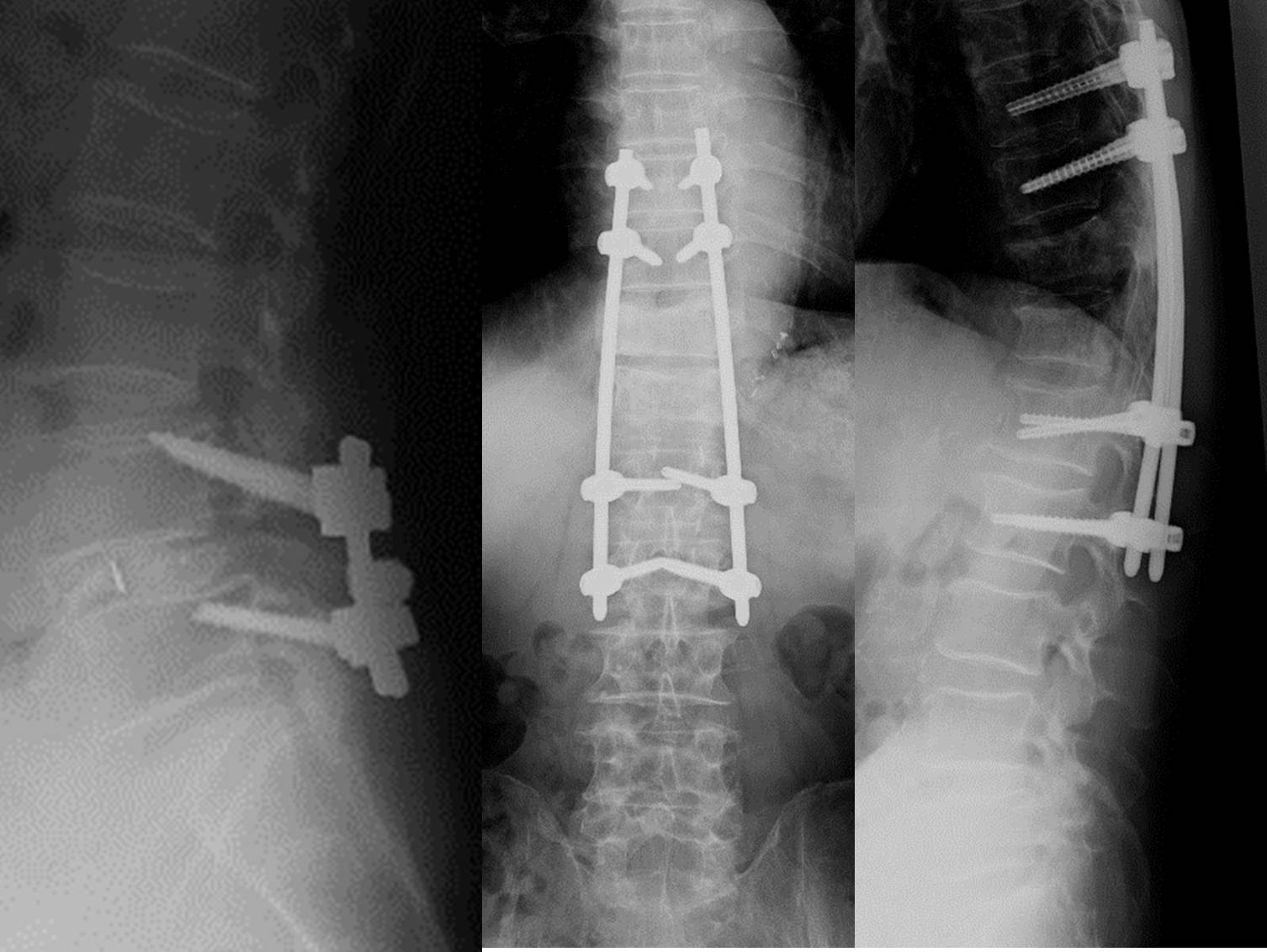
固定術
背骨は身体を支えるという機能の他に身体の運動に関与するという機能も持ち合わせています。隣接した背骨の運動範囲(可動域)が必要以上に大きくなることで強い痛みが生じたり、神経が圧迫されてしびれ、感覚障害などが出現する事があります。可動域が一旦大きくなると回復する可能性は少なくなり、通常の減圧術だけでは治療が中途半端に終わってしまう場合には、その部分を固定する必要が出てきます。チタン性のスクリュー(ボルト)、ロッド(インプラントと総称します)などにて隣接する脊椎骨を固定します。その部分の可動性を無くしてしまう必要がある場合があります。使用する金属材料は非常に優れたもので、将来的に破損する可能性は極めて低いものですが、絶対的な信頼性があるとも言えないので、インプラントによる固定だけではなく、周囲に患者さまの自身の骨組織を移植することで将来的に完全な固定状態を得る必要があります。移植する骨組織は一般的には削除した骨組織でまかなわれる場合と、骨盤などから移植用の骨組織を別途に採取する必要がある場合があります。
BKP Balloon Kyphoplasty 【バルーン カイフォプラスティ】
骨粗鬆症による圧迫骨折や転移性脊椎腫瘍などによる長期につづく痛みで、一般的な鎮痛薬やコルセットなどの治療で軽快しない腰痛に対して行なわれます。
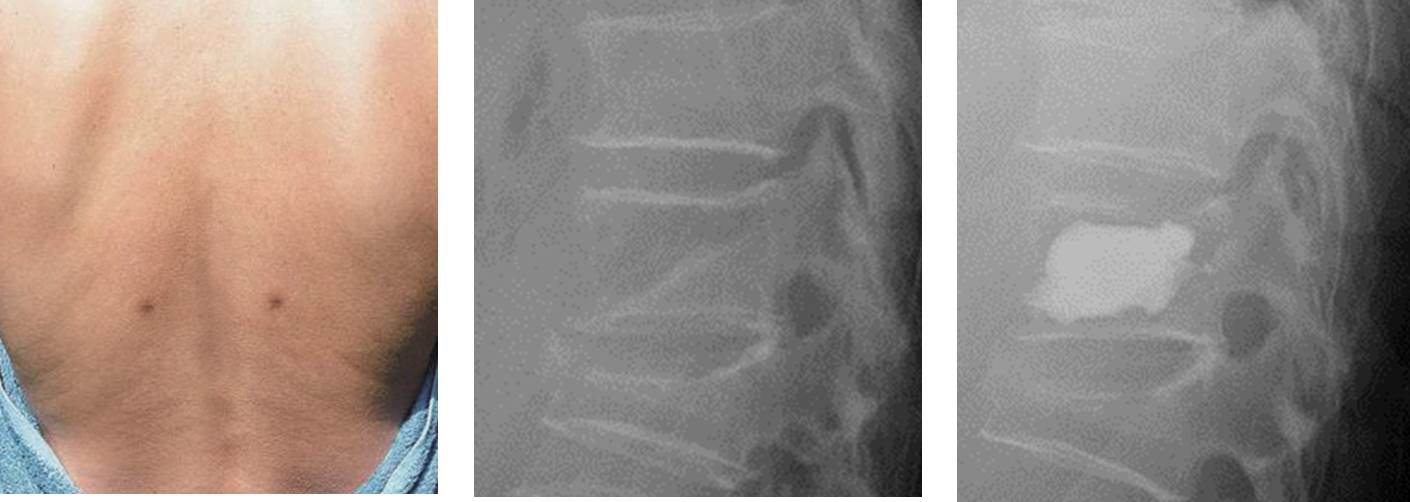
- 全身麻酔で1時間程度の手術です。
- 背中に2箇所、7mm程度の切開をおきます。
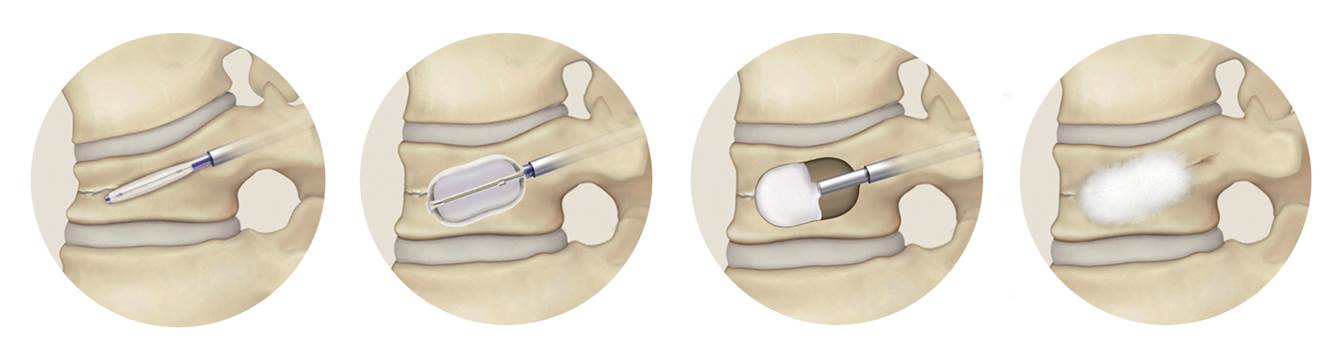
- 風船(バルーン)を使って潰れた椎体を持ち上げます。
- 風船(バルーン)を抜き、出来た空間に骨セメントを充填します。
平成24年の保険診療改正によりBKP手術は「経皮的椎体形成術」として正式な手術として認められました。BKPの手術は認定資格が必要で、認定病院での手術実習を受講し、試験に合格した医師のみが施行できます。当院では本手術が施行可能ですが、骨折の状態や時期など、適さない場合がありますので担当医にご相談ください。
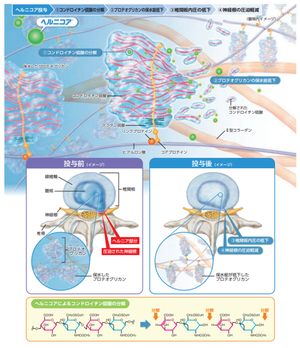
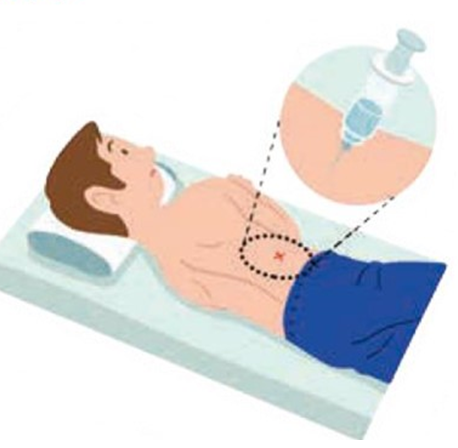
ヘルニコア
切らないで治す椎間板ヘルニアの新しい治療です。
- 椎間板の中に薬剤(ヘルニコア®)を注入し、椎間板ヘルニアを溶かすことで神経への圧迫を軽減させる新しい治療法です。
- 効果がある人は70-80%と言われています。 (Condoliase for the Treatment of Lumbar Disc Herniation: A Randomized Controlled Trial.Chiba K et al. Spine (Phila Pa 1976). 2018 Aug 1;43(15):E869-E876.)
- 手術と内科治療の中間に位置する、治療というイメージです。
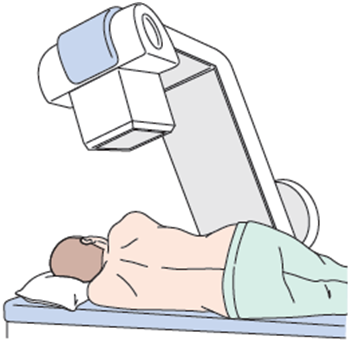
- レントゲンで確認しながら、専用の針で「ヘルニコア®」という薬剤を注入します。
- 治療自体は順調にいけば10-15分程度で終了します。
副作用について
- アナフィラキシーショック、その他過敏症。
- 感染症
- 腰痛(そのほとんどが軽症といわれています)
- 腰椎不安定性(椎間板が劣化し不安定になることが稀にあるとされます)
- 一時的な症状の増悪(急激な増悪や効果不良の際には手術を必要とすることがあります)
アレルギーを引き起こす可能性があるので一生涯に一度しか使用できません。
投与ができないもの、効果が期待しにくいもの等がありますので、詳細は担当医にお伺いください。
ヘルニコア®のより詳細な内容についてはこちらを参照ください。
人工椎間板治療についてはこちらを参照ください。
